研修・学会MEDICAL TRAINING
研修・勉強会記録
2025年度
2026年2月
栄養科の活動報告
栄養科では、院内の栄養管理の質の向上や、学会での研究発表、新しい技術の習得など、多方面で積極的に活動しています。
1. 院内NST研修会の運営(NST事務局)
栄養科はNST(栄養サポートチーム)の事務局を担当しており、年6回(奇数月)に「NST研修会」を開催しています。年度当初は当院のNSTについての説明や栄養管理の方法を研修し、2回目以降はチームを構成する各部門が専門的な講義を行っています。初学者からベテランまで幅広く学べる内容となっており、研修内容はeラーニング(Moodle)にもアップして、院内どこからでも研鑽を積める体制を整えています。

2. 学会発表による情報発信
日々の取り組みをまとめ、外部の学術集会でも積極的に発表を行っています。
- 第63回全国自治体病院学会(2025年10月30日) 群馬県高崎市にて、当院調理師が「病院食レシピの動画作成と普及への取り組み」について発表しました。バランスが良く塩分調整された病院食を、退院後ご家庭でも手軽に作れるようアレンジしたメニューと動画配信について紹介しました。ポスターにQRコードを付けるなどの工夫を凝らし、フロアからは数件の質問をいただくなど、大きな反響がありました。
- 第29回日本病態栄養学会年次学術集会(2026年1月31日) 京都国際会館にて、当院の管理栄養士が「世界早産児デーにおけるイベント食の提供」について発表しました。当院の助産師や看護師が進めている啓発活動に合わせ、提供しているイベント食のコンセプトや工夫点についてポスター発表を行い、多職種連携の成果を報告しました。


3. 新たなスキルアップへの挑戦:生成AIの活用
質の高い業務を目指し、最新技術の学習も開始しました。生成AIの研修に参加した管理栄養士が講師となり、科内での勉強会をスタートさせています。業務における集計や資料作成のスピードアップを図り、より効率的で精度の高い仕事ができるよう取り組んでいます。

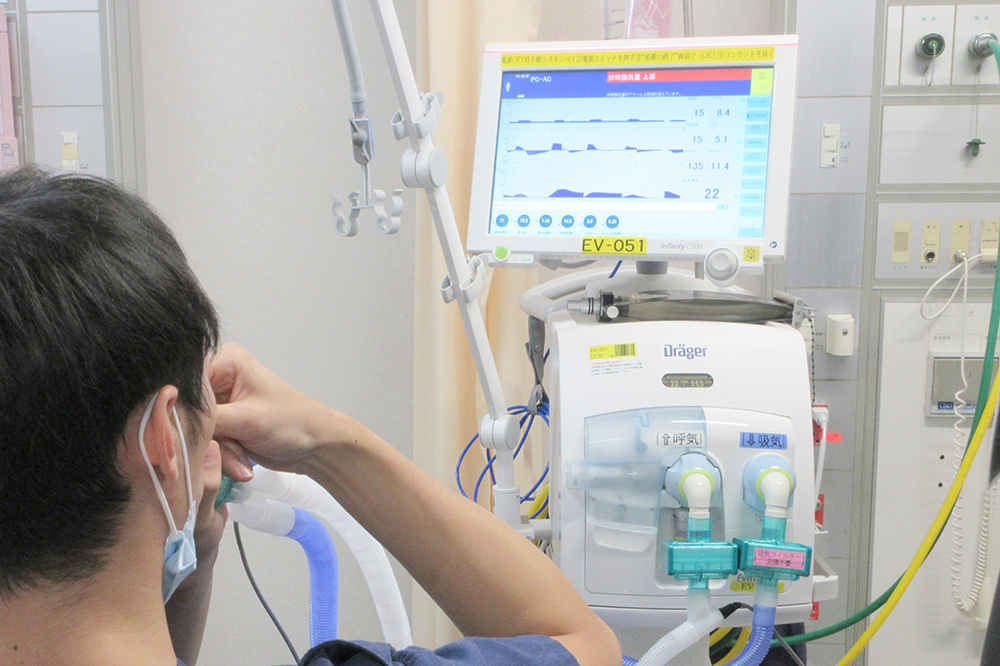
初学者向け院内人工呼吸器セミナー(第1回後期)
集中治療科では、臨床工学技士と協力し、初学者の方にも安心して参加いただける院内人工呼吸器セミナーを開催しています。今年度は6月と2月の2回開催し、今回も募集開始後すぐに定員となり、初期研修医9名が参加しました。

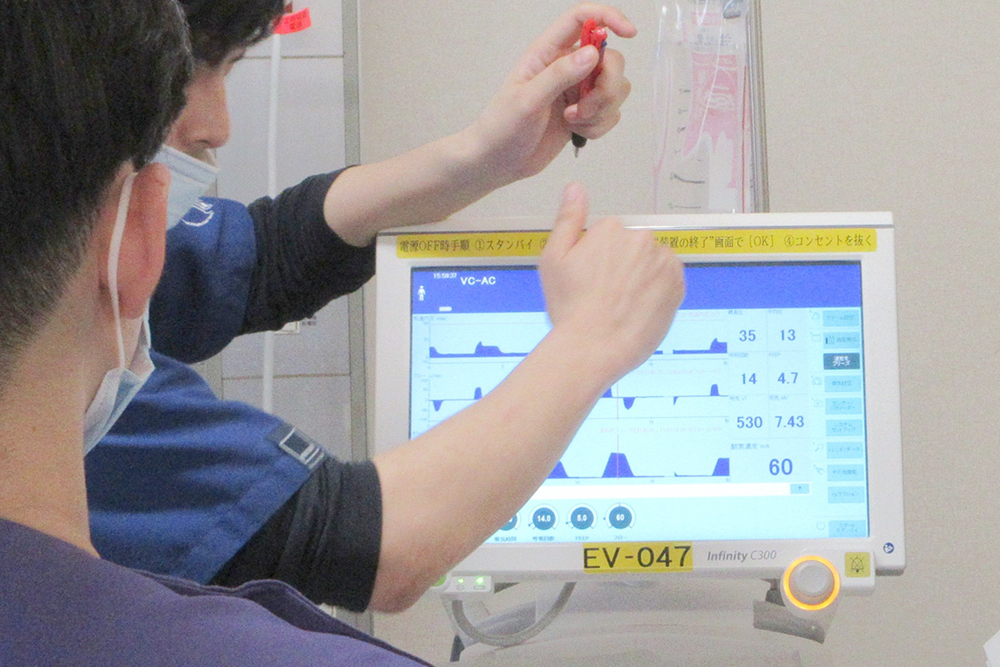
「小グループ」「予習不要」「基礎のみ」という三つのコンセプトのもと、人工呼吸器の初期設定や気道抵抗・コンプライアンス、離脱の基本について、実機を用いたハンズオン形式で学びました。
受講生が主体的に人工呼吸器に触れ、講師へ積極的に質問する姿が見られ、参加者・講師ともに楽しく学べる充実した時間となりました。
集中治療科では今後も継続して教育支援に取り組んでまいります。
アップグレードTQM 中間発表2
墨東病院では、多職種が連携協働し業務改善を行うTQM(Total Quality Management)活動を行っております。今回、[アップグレードTQM]活動の今期における取組内容を、全7チーム分、ホームページにて公開してまいります。
第2回は、【日帰りセンターと外来災害対策チーム】【病棟継続リハビリチーム】【心理的安全(ゼロハラスメント)チーム】に関する中間発表データをお届けします。
多職種によるチームが課題解決に取り組み、業務の質向上や効率化、患者サービス向上などを目指して活動しています。
本発表では、ここまでの活動の進捗状況と、具体的な成果に向けた今後の計画をご紹介します。
皆様の業務におけるヒントや、TQM活動へのご理解を深める一助となれば幸いです。
次回は墨東病院学会にて行いました今年度の最終発表をお届けいたします。
どうぞご期待ください!
2026年1月
アップグレードTQM 中間報告
墨東病院では、多職種が連携協働し業務改善を行うTQM(Total Quality Management)活動を行っております。今回、[アップグレードTQM]活動の今期における取組内容を、全7チーム分、ホームページにて公開してまいります。
TQM活動では、多職種によるチームが課題解決に取り組み、業務の質向上や効率化、患者サービス向上などを目指しています。今回の発表では、ここまでの活動の進捗状況と、具体的な成果に向けた今後の計画をご紹介します。
今回は【退院支援推進チーム】【人生の選択肢を支える地域モデル(ACP)チーム】【衛生管理改善チーム】【いのちをつなぐ医療チーム】に関する中間発表データをお届けします。
皆様の業務におけるヒントや、TQM活動へのご理解を深める一助となれば幸いです。
次回も引き続き、別チームの発表を公開する予定です。どうぞご期待ください。
2025年12月
スタートアップTQMを開催しました!
先日、初期研修医と若手・中堅看護師を対象に、TQMスタートアップワークショップを開催しました。
本プログラムは、医療の質・安全性の向上や働きやすい環境づくりを目指した継続的な学習の場として人財育成センターの取り組みの一環で行われています。
今回は、初期研修医および中堅看護師を中心とする計20名が参加し、多様な視点を持ち寄りながら活発な議論が行われました。

多職種協働が医療の質向上に寄与する背景として、人口構造の変化、医療需要の増大、医師の働き方改革に伴う業務分担の重要性などを示した講義の後に、少人数グループに分かれてディスカッションを行いました。
慢性疾患の急性増悪をきたし社会的にも複雑な模擬症例を用いたディスカッションでは、入院中の管理から自宅退院支援までを多職種でどのように協働するかを検討しました。
特に今回のディスカッションでは、急性期医療から地域医療へのスムーズなケア移行が重要なテーマとなりました。
高齢化が進み、独居・老々介護といった社会背景を抱える患者が増える中で、院内だけで完結しない支援体制の構築が求められています。
退院後の生活を見据えた包括的支援には、医療・介護・福祉をつなぐ「地域包括ケア」の視点が不可欠であり、行政機関との密なコミュニケーション体制をいかに整備するかが、今後の大きな課題であることが明らかになりました。

今回のワークショップを通じて、参加者が職種の垣根を越えて協働し、患者中心の医療を実現するための実践的な視点を共有できたことは、病院全体にとって大きな成果です。
今後も多職種学習の継続と地域との連携強化を図りながら、地域医療に貢献できるようにより質の高い医療提供体制の構築を目指してまいります。

令和7年度 移乗・移動研修を開催しました!
リハビリテーション科では毎年、新人看護師やナースエイドを対象に「移乗・移動」に関する研修会を開催しています。患者さんへの移乗・移動介助は、入院生活を支えるうえで非常に重要な技術です。患者さんにとって、ベッド上での移動が安全に行われることで安心できますし、さらに安全に車椅子に移ることができれば、行動範囲は拡大し、様々な経験や刺激を受けることができるようになります。

介助にはさまざまな方法があり、患者さんの体格・体重、運動麻痺の有無、骨折の状況など、一人ひとりの状態に合わせた対応が求められます。そのため研修では、理学療法士・作業療法士が運動学の知識をもとに、介助のポイントをスライドやデモンストレーションを交えて、なるべく分かりやすく説明しました。
運動のポイントを理解することで、患者さんだけでなく、介助者の負担軽減にもつながり、より安全で安心できる移乗が可能になります。講義では「お辞儀をせずに立ち上がる」体験なども取り入れ、重心と支持基底面の関係を実感してもらいました。参加者からは「立ちにくくなるのがよく分かった」といった声が上がり、笑いも交えながら和やかな雰囲気で研修を行うことができました。

また、移乗技術に加えて「車椅子姿勢の見直し」についても提案し、より快適に入院生活を送っていただくためのポイントも共有しました。
今後もリハビリテーションの専門性を患者さんだけでなく職員の皆さんとも共有し、より良い病院づくりに貢献していきたいと考えています。
引き続き、どうぞよろしくお願いいたします。

令和7年度 ハラスメント防止研修を開催しました!
当院では「互いをリスペクトし、職場の心理的安全性を確保する。多職種協働により課題解決に取り組み、ハラスメントのない職場環境の実現を目指す」という方針のもと、職員向けのハラスメント防止研修を11月と12月に全3回開催しました。

毎回、部署や職種の垣根を越えて約50名が参加し、年齢や業務内容の異なる仲間同士が対話を重ねながら学ぶ、活気ある研修となりました。外部の専門講師による講義とグループワークを通じて、職場で起こり得る具体的なケースを題材に「これはハラスメントにあたるのか?」といった疑問をグループで意見交換しました。

自分では問題ないと思っていた行動が、他の人から「それはハラスメントかもしれない」と指摘されるなど、意見を交わすことで新しい気づきがたくさんありました。どのグループも自然に会話が広がり、積極的に意見交換していたのが印象的です。
当院は、職員同士が気軽に意見を交わせる風通しの良い職場づくりを大切にしています。今回の研修を通じて、より働きやすい環境につながることを期待しています。今後は患者さんとの関わりの中で生じ得る「ペイシェント・ハラスメント」についても取り上げていく予定です。

2025年10月
初期臨床研修医向け・緩和ケア研修
先日がん診療に携わる医師に対する今年度1回目の緩和ケア研修会を開催しました。
当院では年2回、緩和ケア研修会を実施しています。今回は院内の初期研修医1年目の6名が参加してくれました。
前半はe-learningの復習から始まり、副院長の宮本先生に講義していただきました。
その後、末期がんの告知を行うロールプレイングを通して、コミュニケーションについて学びました。3人組となり、医師役、患者役、評価役を1回ずつ演じました。
今回はがんの患者さんを担当したことがない先生が多く、告知の経験もなかったようなので、良い練習になったのではないかと思います。
後半は、メディカルソーシャルワーカーからがん患者等への支援について紹介していただいた後、実際にがん治療を経験した方に体験談をお話ししていただきました。治療中の不安や復職時に困ったことなど生の声を聴くことができて、とても有意義な時間でした。これからのケアに活かしていきたいと思います。
その後、症例を通して、全人的苦痛に対する緩和ケアについてと、療養場所の選択についてアイディアを出し合いました。当院はワールドカフェ方式でこのセッションを行なっており、最初は緊張も見られましたが、ファシリテーターのサポートもあり、リラックスした雰囲気でディスカッションがなされました。 最後に、緩和ケアを在宅クリニックで実践され全国的にも知られる、わたクリニックの渡邉淳子理事長から、在宅での経験についてご講演いただきました。受講生が1番記憶に残るのは、この講演かもしれません。
基本的な緩和ケアは全ての医師が修得すべき知識・技術・態度です。ぜひ今日学んだことを、日々の臨床に活かしていただきたいと思います。
ご講演いただいた患者様・渡邉先生、ありがとうございました。




臨床工学科で初めての学生実習を受け入れました
今年度、臨床工学科では臨床工学技士を目指す学生の臨床実習を受け入れました。都立病院機構で臨床工学技士の学生実習を受け入れるのは今回が初めてで、私たちにとっても貴重な経験となりました。
実習は6週間でしたが、主任技士が中心となり、スタッフで協力しながら学生への指導や対応を行いました。臨床工学技士業務は多岐に渡るため、可能な限り多くの現場で実習・体験してもらえるようスケジュールを組みました。
実習生との関わりの中で印象的だったのは、業務中や休憩時間など、ふとした会話の中で、就職に対する不安や将来やりたいことについて語ってくれたことです。臨床工学技士としてどのような分野に進みたいか、どのような働き方をしたいかといった話を聞く中で、私たち自身も改めて自身のキャリアや日々の業務の意義を見つめ直す機会となりました。
また、実習を通じて、学生の視点からの疑問や感想に触れることで、私たちが当たり前のように行っている業務が、実は非常に専門的で高度なものであることを再認識することができました。学生に説明する過程で、自分たちの知識や技術を言語化することの難しさと大切さを感じるとともに、教育の重要性についても考えさせられました。
今回の実習受け入れは、私たち臨床工学技士にとっても「教える立場」としての成長の場であり、非常に有意義な経験となりました。今後は若手スタッフだけではなく次世代を担う臨床工学技士の育成に貢献できるよう、人材育成体制を整備していきます。
チームステップ研修
医療安全の推進には、個々の医療従事者の努力だけでなく、組織全体での連携と協働が不可欠です。
その鍵となるのがチーム医療であり、米国国防総省と医療研究品質局が開発したTeamSTEPPS(Team Strategies and Tools to Enhance Performance and Patient Safety)は、医療安全を高めるための効果的なプログラムとして注目されています。
今年度当院では、「チームステップス(TeamSTEPPS)元年!」を掲げており、国立保健医療科学院から種田憲一郎先生をお招きし、チームステップス研修を行っています。
これまでに2回行い、計67名が受講を終え、医療安全の推進に院を挙げて取り組んでおります。
研修は、様々なチームステップス技法を活用したグループワークが中心となり、意見交換・討議・共同作業をしながらの体験を通した非常に楽しく学べる内容になっています。
TeamSTEPPSは「チーム体制」「コミュニケーション」「リーダーシップ」「状況認識」「相互支援」」の5つを柱とし、具体的なツールや技法を通じて現場に定着させることを目指します。
例えば、SBARは患者情報を簡潔かつ正確に伝える枠組みであり、チェックバックは指示内容を復唱して誤解を防ぐ手法です。
このような手法を医療現場で意図的に活用していくことで、情報伝達の質が向上し、ヒューマンエラーによる事故を未然に防止する効果が期待されます。
さらに、多職種が共通の言語と手法を持つことで、組織全体に安全文化が醸成され、患者中心の安全な医療が実現されます。
すなわち、医療安全の実現にはTeamSTEPPSによるチーム基盤の強化が不可欠といえます。
参加者アンケートでは、
- 「共通の言語を持つことで発言しやすくなる」
- 「今まで漠然と感じていた不安を具体的に表現できる手法を得られた」
といった肯定的意見が多く寄せられました。
次回の研修は11月19日、12月17日を予定しています。
全職種を対象とした、多職種での非常に学びの多い研修となっております。
今後も継続的な教育を通じて、質の高いチーム医療の実現に努めてまいります。


※↑この演習は、チーム体制を視覚的に表す演習です。患者さんに関わる職種が付箋に書いてあり、紐が関係を表しています。
2025年9月
スタートアップTQM
医療従事者の不足や高齢化による医療需要の増大、さらに医師の働き方改革による勤務時間制限など、医療現場を取り巻く環境は近年大きく変化しています。
従来は医師や特定職種に依存した業務遂行が中心でしたが、それでは医療の質や持続可能性を保つことが難しくなりつつあり、病院全体として多職種が協働し学び合う仕組みすなわち「多職種組織学習」が不可欠となっています。
当院では2023年に人財育成を担う新たな部門として人財育成センターを設立し、組織的な教育投資を進めています。
取り組みの中核に位置づけられているのが「多職種組織学習」で、医師、看護師、薬剤師を始め院内全職員を対象にワークショップ形式での学習を定期的に開催し、院内における多職種連携の強化を図っています。
すでに、その活動は3年目を迎え院内では組織横断的な活動として様々なTQM(Total Quality Management)活動が展開されています。
そのような中で、今年度新たな取り組みとして“スタートアップTQM”という企画を始めました。
これは、先述のワークショップ受講生が既に院内で展開しているTQM活動をスマイルチャレンジTQM (上級者)、中堅職員が新たに始めようとしているアップグレードTQM活動(中級者)とそれぞれ位置づけ、院内職員の経験をもとに3つのレベルへ分けて多職種連携のボトムアップを院内全体で図る企画の一環として企画されたものです。
スタートアップTQMでは、初期研修医と看護師基礎生を中心に20~25名が集まり、2時間のセッションで実際の臨床事例を通じて各職種の役割や入院中の診療、さらに退院支援や在宅医療について各グループ5名に分かれ活発な議論を行いました。
当院では、職種を超えた多職種連携を強化するため、コメディカルでは広く普及しているラダー制度を今年度から医師(研修医)にも導入し、組織横断的な活動を強化してゆきます。




2025年8月
8月10日は「ハートの日」― 心臓の健康について考えてみませんか
8月10日は、日本循環器学会が提唱する「ハートの日」です。心臓の働きや健康の大切さを知り、日頃の生活を振り返るきっかけとして、全国でさまざまな啓発活動が行われています。当院では、心臓リハビリテーションチームの企画により、8月1日から15日までを「ハート週間」とし、心臓にまつわる展示や身体測定など、参加型の取り組みを実施しています。
展示では、心臓のしくみや心不全などの疾患について、イラストや解説を交えながらわかりやすく紹介しています。筋肉量測定には体組成計を用い、ご自身の身体の状態を知る機会として多くの方にご参加いただいています。


この「ハート週間」の目的は、より多くの方に心臓について「知ってもらうこと」「考えてもらうこと」です。心臓病は自分には関係ないと思われがちですが、特に心不全は世界でおよそ5人に1人が発症するとされており、誰もが向き合う可能性のある病気です。
当院の心臓リハビリテーションチームは、「心不全にさせない」「再発させない」を合言葉に、患者さん一人ひとりの生活に寄り添いながら支援を行っています。心臓リハビリは単なる運動ではなく、食事や生活習慣の改善、心理的ケアまでを含んだ包括的なプログラムです。その効果は科学的にも認められており、心不全の患者さんでは、あらゆる原因による入院を約25%、心不全による入院を約39%低減するという報告もあります。
*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡**♡*⌒*
ハート週間期間中、1階の展示会場へご来場いただいた方
には、特製うちわをプレゼントしています。
お気軽にお立ち寄りいただき、心臓と健康について一緒に
考えるきっかけにしていただければ幸いです。
*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡*⌒*♡**♡*⌒*

2025年7月
橋本英樹先生 院内職員向け招待講演会
集中治療科が企画した院内職員向けの招待講演会が7月18日に開催されました。
今回お招きした講師は、日立総合病院救急集中治療科・感染症科の橋本英樹先生です。
橋本先生は、本邦でもまだ珍しい感染症をバックグランドに持つ集中治療医かつ救急治療医で、国内の第一線でご活躍されている高名な先生です。
直近の国内敗血症ガイドライン作成にも携わっておられ、今回は“敗血症の抗菌療法Up to date 迅速かつ適切な選択と調整を目指して”というタイトルで1時間あまりのご講演を頂きました。

実は、今年の日本集中治療医学会総会においても同じ内容でご講演をされていたのですが、私を含む複数の同僚からもう一度橋本先生をお招きして当院職員へも聴いて欲しい内容とリクエストの声がかかり今回の開催に至りました。
ご講演では、敗血症に対する抗菌薬の適正使用について、敗血症ガイドラインに沿って経時的に解説していただきました。
その主な内容は、初期経験的抗菌薬の選択(広すぎず狭すぎず)、遺伝子検査を活用した迅速な抗菌薬の調整、重症患者に対する抗菌薬の長時間投与、バイオマーカーを活用した抗菌薬投与期間の適正化、です。
いずれも、臨床現場に即した実践的な内容で、講演に参加していた医師・看護師・薬剤師を始め、様々な職種の職員から多くの質疑応答が交わされ貴重な学びの時間となりました。
開催に当たっては、院内事務局のご理解とサポートを頂いており、感謝の限りです。
人財育成センターでは、今後もこのような院内職員の学びの場を積極的にサポートする 活動を続けていきます。


初学者向け院内人工呼吸器セミナー
集中治療科では臨床工学技士協力のもと、初学者向けの院内人工呼吸器セミナーを開催しました。
このセミナーは「人工呼吸患者を担当しているけれども普段勉強する機会がない」
そんな忙しい研修医を対象に、勤務時間内の2時間を用いて1回で完結するとてもリーズナブルなコースです。
前期と後期、2回開催の本コースに、今回は初期研修医を中心に8名が参加してくれました。


学習内容は「人工呼吸器の初期設定」「気道抵抗とコンプライアンス」「人工呼吸器からの離脱」の3項目に絞ったコンパクトな内容でした。
それぞれの講義の後に人工呼吸器に触れることで、受講生は学びを深めることができたようです。
今回は研修医のみを対象に開催しましたが、今後需要が高まればコメディカルも対象に開催する予定です。


2025年6月
多職種での一類感染症対応訓練の実施
毎年、院内では一類感染症対応訓練を実施しており、検査科も毎年、積極的に参加しています。2024年は一類感染症患者を受け入れ、安全に採血やレントゲン撮影が実施できることを目的にした訓練を実施しました。この訓練には、病棟の医師や看護師、放射線科、薬剤科、ICN(感染管理認定看護師)など多職種の職員と連携して行っています。院内の職員だけでなく、墨田区保健所や検疫などの行政とも連携し、情報共有や対応策の調整を行っています。また感染症科医師やICNは訓練内容をチェックリストで確認し、各科にフィードバックしています。訓練を通じて、実際の感染拡大時における迅速かつ安全な対応を目指しています。
一類感染症患者受け入れ時の検査は、新棟2階の感染症外来に隣接した一類感染症専用の安全キャビネット内に配置した機器で実施します。生化学、血液、凝固、血液ガス検査は専用機器で行い、インフルエンザウイルスなどの感染症検査はイムノクロマト法で行っています。機器は検査システムと連携しており、結果はリアルタイムに電子カルテで閲覧することが可能です。また、室内にはふ卵器を設置しているので血液培養も可能です。バイオハザード対応の遠心器や高圧蒸気滅菌器も設置しており、安全対策も考慮しています。


検査は通常とは異なる防護衣や二重手袋を着用し、感染対策を徹底して行っています。防護衣を着用して行うため、視界も狭く言葉も聞き取りにくいので、検査は二人一組で行い、安全かつ効率的な作業を心掛けています。


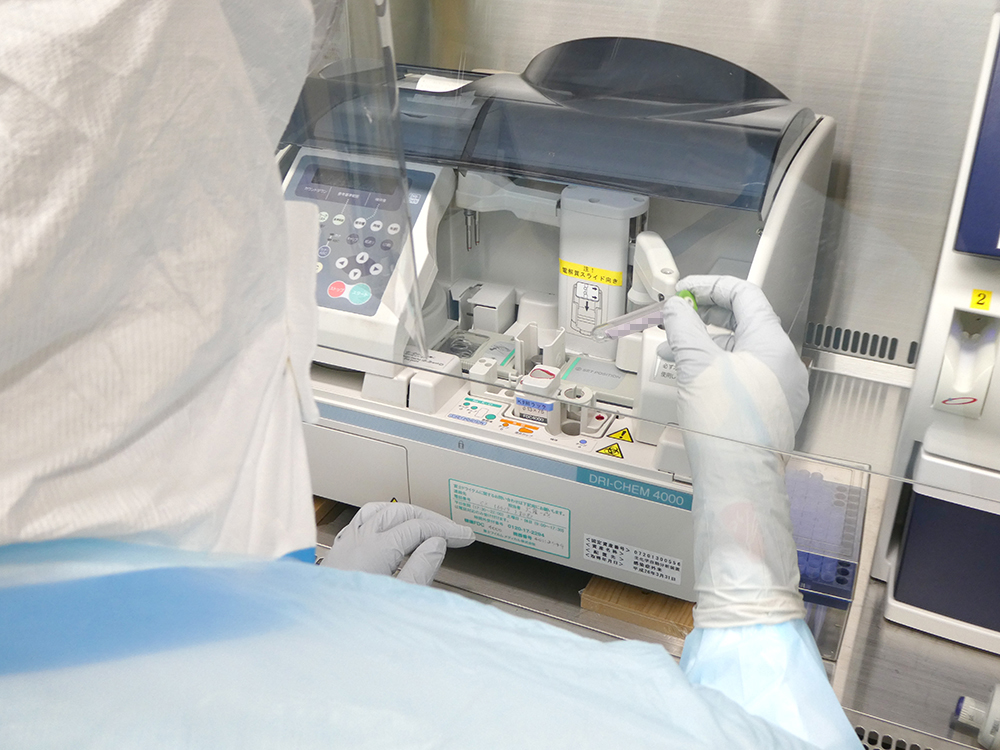
一類感染症専用の検査室は、常に最良の状態で検査が行えるよう、定期的に機器のメンテナンスを実施しています。また検査科内では、防護衣の着脱訓練を定期的に行い、自ら感染しないための感染防護技術を習得しています。

2025年4月
初期研修医 オリエンテーション
4月1~7日、初期研修医23名(新初期研修医1年次 19名+歯科1名、新初期研修医2年次(たすき) 3名)の新しい仲間を迎えて初期研修医オリエンテーションを行いました。全国から当院に集まってくれた研修医の皆さん、上級医・指導医・病院のスタッフ一同、心より歓迎いたします。
初期研修医の皆さん、医師の臨床能力のトレーニングの一番大切な時期に当院を選んで頂いてありがとうございます。当院での研修の間、うれしい経験、つらい経験、たくさんのことを経験すると思いますが、同期の仲間と一緒に頑張ってください。臨床研修委員会も最大限のバックアップをしていきたいと思います。

実際のオリエンテーションでは、院長先生の挨拶に始まり、接遇・働き方改革、輸血・採血について、電子カルテの使い方、プレゼンテーションの基本、基本的な手技の練習、感染対策、臨床疑問の調べ方、医療倫理、医療安全などについての講義やグループディスカッション、ERのオリエンテーションに加え、今年度から2日延長して整形外科セミナー、看護研修、検査科研修、災害対策、多職種医療安全研修を行いました。
医療安全のグループディスカッションでは、初期研修医に加え、本年度から新たに加わった専門研修医の先生方も一緒に課題に取り組んでいます。専門研修医とも交流を深めていってほしいと思っています。


危険予知トレーニング(KYT)の実施
― 造影剤副作用発生時訓練 ―
放射線科では造影剤による副作用が発生した場合、早期に患者の急変に気付き適切な対応ができることを目的に、年間通して訓練を全員参加で取り組んでいます。令和6年度は、3階CT検査室、MRI検査室、1階ERCT検査室、地下2階放射線治療室で行いました。今回、放射線科医師、看護師以外に救命救急センター医師、専従リスクマネジャーにも参加して頂きました。
訓練時には、科内医療安全担当が作成したシナリオ、役割分担をもとに行っています。
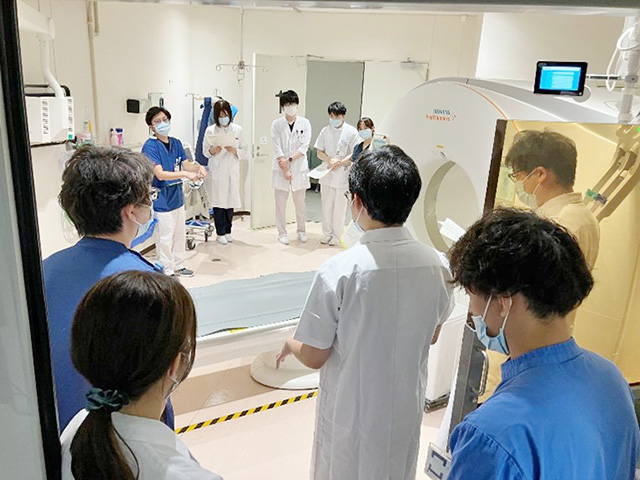
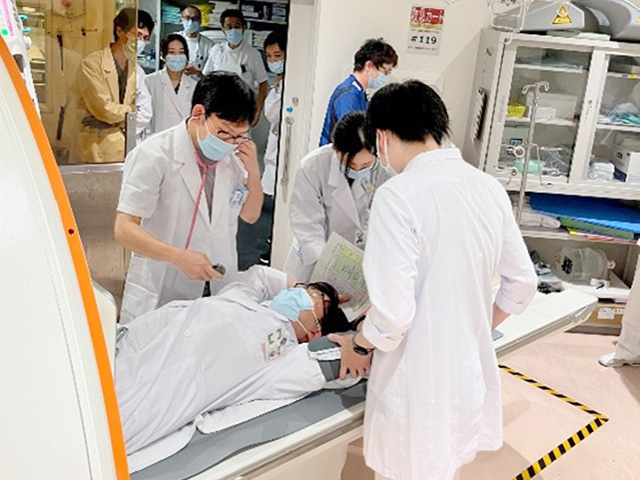
特に、MRI検査における急変時の対応は、まず患者を検査室外に出す必要があります。理由は、検査室内では常時磁場が発生している為、救急処置用の医療器具等を持ち込むと、装置に吸着する事故が発生してしまいます。場合によっては、患者、職員が事故に巻き込まれることになります。当院の装置は患者寝台が着脱式のため、寝台のまま室外へ出た上での対応となり、初期の行動に注意が必要となります。また、「業務連絡1号」時に医師や看護師が参集して来た際、室内に入らないように誘導することも訓練時の注意点として行っています。
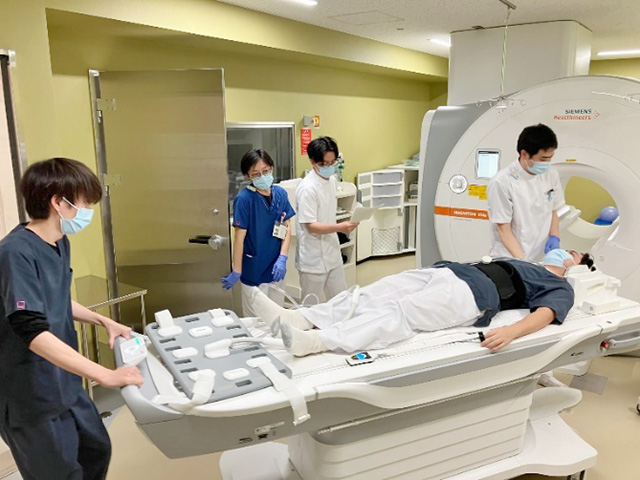

検査中に患者が急変した場合、一番そばにいる診療放射線技師がどのようにすべきなのかを考え、速やかに行動できるように訓練を積み重ねることが重要になってきます。今後は、夜間、休日を想定した訓練も企画し、様々なシチュエーションで行動できるように取り組んで行きます。
2024年度
看護職員研修記録
マネジメント「BSC最終発表会」

今年度、各部署で『挑戦』した取り組み成果を発表しました。
主任・副看護師長・師長が活発にディスカッションし、お互いが刺激され、次年度に向け更に部署の改善に意欲を燃やしています。
エキスパート「皮膚・排泄ケア」

次代を担う看護師が皮膚・排泄ケアのスペシャリストを目指して、皮膚・排泄ケア特定認定看護師から演習を通して学んでいます。
基礎レベルⅠ「事例発表会」
看護師になって1年、事例検討を行う事で自身の「看護力の成長」を実感できました。
副院長・看護部長、副看護部長、看護師長、副看護師長、主任、指導者、同期に発表を聴いてもらうため、それぞれの部署で練習を繰り返し、先輩Ns.も応援に駆け付け立派に発表することができました。もう1人前の看護師です!



緩和ケア講習会
先日がん診療に携わる医師に対する今年度2回目の緩和ケア研修を開催しました。
当院では年2回、緩和ケア研修会を実施しております。今回は院内から12名、院外から7名の合計19名が参加しました。医師以外に、看護師、心理士も参加してくれました。
前半はe-learningの復習から始まり、副院長の宮本先生に講義していただきました。
その後、末期がんの告知を行うロールプレイングを通して、コミュニケーションについて学びました。3人組となり、医師/看護師/心理士役、患者役、評価役を1回ずつ演じました。初期研修医の中には、まだ末期がんの告知の経験がない医師もおり、良い練習になりました。経験がある医師やメディカルスタッフも、患者役を本気で演じることで、新たな気づきがあったのではないでしょうか。

後半は、メディカルソーシャルワーカーからがん患者等への支援について紹介していただいた後、実際にがん治療を経験した方に体験談をお話ししていただきました。治療中の不安や復職時に困ったことなど生の声を聴くことができて、とても有意義な時間でした。これからのケアに活かしていきたいと思います。
その後、症例を通して、全人的苦痛に対する緩和ケアについてと、療養場所の選択についてアイディアを出し合いました。当院はワールドカフェ方式でこのセッションを行なっており、最初は緊張も見られましたが、席替えを繰り返す中で、リラックスした雰囲気で対話を楽しめているように見えました。
最後に、緩和ケアを在宅クリニックで実践され全国的にも知られるわたクリニックの渡邉淳子理事長から、在宅での経験について、ご講演いただきました。スタッフは毎回拝聴していますが「こんな先生に看取ってほしい」と毎回しみじみと思います。初心を思い出させてくれる、心が打たれる講演を聞き、研修会は修了しました。
基本的な緩和ケアは全ての医師が修得すべき知識・技術・態度です。ぜひ今日学んだことを、日々の臨床に活かしていただきたいと思います。他職種の参加が望ましいとされながらも医師の参加が多い中で、今回参加してくださったメディカルスタッフの皆様ありがとうございました。
ご講演いただいた患者様・渡邉先生、ありがとうございました。
各種学会に参加、発表してきました
1 東京都福祉保健医療学会(12月19日)
東京都社会福祉保健研修センターで開催された学会で当院栄養科の管理栄養士が口頭発表を行いました。演題は「管理栄養士のICU早期栄養介入体制の確立と取組状況」です。当発表にて、医学・医療分野の優秀賞をいただきました。

当院ICUでは集中治療科・主科医師連携体制のもと、コメディカルも積極的に関わる機会をいただき、多職種でのチーム介入が強化されてきました。この発表では、早期栄養介入の体制整備として、病棟専任の確保のための栄養科内の業務の整理・病棟のニーズ調査・様式の作成について述べ、実際の取組として算定開始後の早期栄養介入の算定件数・体制整備前後の介入や在室時間の比較および管理栄養士の役割、体制確立による各所のメリットと今後の課題について報告しました。
2 第28回日本病態栄養学会年次学術集会(1月17~19日(京都))
当院栄養科から口頭演題、ポスター演題を発表しました。
- 口頭発表では「ペースト食まで提供可能な餅の開発」のテーマで、嚥下調整食学会分類2021の2-1まで提供可能な酵素剤を使用した付着性の少ない餅を調製し、提供食種の幅を広げたことについて発表しました。
- ポスター発表では「陣痛発来中産婦のための「陣痛対応食」提供の取組み」として、消化器症状や体勢を考慮した食品・形態の「単品食セット」の提供と満足度の調査結果について発表しました。
2演題ともに多職種で連携した食事サービスの向上がテーマでしたが、当日は活発な質疑応答が繰り広げられ関心の高さがうかがえました。


3 第40回日本栄養治療学会年次学術集会(2月14~15日(横浜))
「当院ICU入室患者における栄養投与の傾向と今後の課題」の演題で、入室後の栄養開始時間や投与経路、入室後48時間-7日目–退院時の栄養投与量などの実態と退室後も含めた連携の課題についてポスター発表しました。
今後は調査数や評価項目を深めていきたいと思います。

2025年1月
看護職員研修風景
熟練した看護職員がいつまでも素敵に輝きながら働き続けるために、看護職としてのセカンドキャリアを考える研修を行いました。実際に定年後、これまで培ってきた知識や経験を活かしつつ、新たなキャリアで人生を充実させている先輩看護師のお話と、雇用形態や給与の話に、みんな熱心に耳を傾けていました。
施設間交流研修で得られた他施設の良いところを看護管理者で情報共有し、患者サービスの向上や働きやすい職場作りの参考にしています。
2024年12月
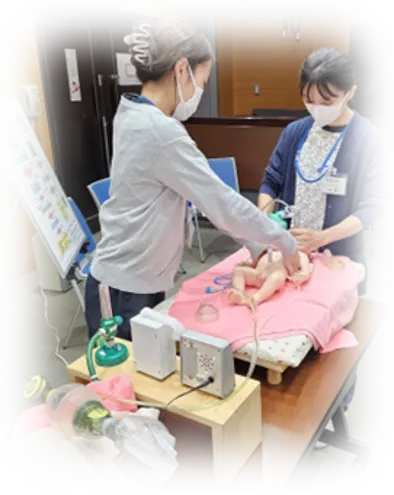
成人の心肺蘇生法のように出生時を中心とした新生児を対象とする蘇生法があります。
日本においては、「JRC蘇生ガイドライン2020」に基づくNeonatal Cardio-Pulmonary Resuscitation(NCPR)が用いられ、日本周産期・新生児医学主催の新生児蘇生法普及事業からライセンスを得ることができます。
病院内・外部の周産期医療者を対象に新生児蘇生普及事業公認「新生児蘇生法:専門コース・スキルアップコース」を開催しています。
区東部地域の周産期医療者を対象とした講習会は年2回、開催しています。
講習会開催の相談も受け付けております。

- 実際の蘇生場面に立ち会ったことがなかったけど受講後に蘇生場面に遭遇しました。日頃からのトレーニングが重要だと感じました。
- 興味がある講習だった。実際には蘇生をやったことがなかったので受講できて良かった。
- 楽しみながら学ぶことができました。
- ブリーフィング(事前打ち合わせ)の大切さを学びました。
インストラクター目指して頑張ります。 - まじめだけど和やかな雰囲気で緊張しすぎず受講できました。
担当:新生児集中ケア認定看護師 墨東病院NCPRインストラクター一同

多職種連携に尽力しており、NICU/GCUの赤ちゃん病棟にも介入しております。左はNICU看護師からNIDCAP学習会講義をうけている場面です。

毎月の科内勉強会では、学会発表した論文の発表や、各自でテーマを決めて講義する等、個々の研鑽にも努めております。
院内Moodleでの自己研鑽用資料にも協力しております。
超急性期病院 墨東をめざして
「認知症があっても身体疾患の治療を安心して受けたい!」を実現するために、医師、認知症看護認定看護師、社会福祉士、薬剤師、病棟看護師がチームとなってケアを行っています。
担当:認知症看護認定看護師
2024年11月


2024年10月


2024年9月


2024年8月





2024年5月



2023年度
2024年3月

全国30施設合同で毎週火曜日に行われている多施設ジャーナルクラブ、今週は当院救急科シニアの詫摩先生が発表してくれました。
今回のお題は、“Indivisualised, short-course antibiotic treatment versus usual long-course treatment for ventilator-associated pneumonia (REGARD-VAP): a multicentre, individually randomized, open-label, non-inferiority trial” (Lancet Respir Med 2024; S2213-2600(23)00418-6)です。
人工呼吸器関連肺炎(VAP)の診断は難しく、これまで抗菌薬過剰投与による抗菌薬耐性が懸念され、今回VAPに対する抗菌薬の投与期間を短縮できないかどうか検討されました。
本研究におけるPICOは、次のとおりです。
P:VAP診断基準を満たしたICUの成人患者
I: 個別短期治療群
C:通常治療群
O:60日後の死亡と肺炎再発の複合エンドポイント
本研究は、タイをメインとした東南アジア39のICUで行われ、18歳以上でCDCのVAP診断基準を満たし、重症疾患や7日間以上の抗菌薬投与がなく7日以内に解熱もしくはショックのない461名が無作為化されました。
抗菌薬の総投与期間は、個別短期治療群(n=232)では7日間以内、通常治療群(n=229)では8日以上と設定されました。
主要アウトカムである60日以内の死亡または肺炎再発の複合エンドポイントのうち、後者の診断は集中治療医、感染症医、呼吸器内科医の2名以上の同意で行われました。
本研究では、非劣性マージンを12%と設定し、非劣性が証明された場合に優越性を解析しました。
主要アウトカムは、個別短期治療群 vs 通常治療群でITT解析、per protocol解析いずれにおいても41% vs 44%と非劣性を満たしました。そのため、優越性試験を実施しましたが、優越性は示せませんでした。
副次アウトカムでは、個別短期間治療群で抗菌薬の投与期間が5.2日間短縮された一方、両群間で入院期間やICU滞在期間に有意差はなく、通常治療群で腎機能障害を初めとする薬剤副作用が多く見られました。なお、サブグループ解析ではいずれも両群間に有意差は認めませんでした。
上記結果から、個別短期治療群が(通常治療群と比較し)60日死亡率と肺炎再発率において非劣性を示したのと同時に抗菌薬による副作用を減らすことが示されました。
また、抗菌薬の中止基準として体温や血圧と行った簡便な指標であることから、VAPが蔓延する低中所得国においても実践可能で指標となりうることが示唆されました。
その一方で、本研究の問題点として肺炎の再発単独の評価が不明であること、アンチバイオグラムや抗菌薬の具体的なレジメンの記載がないこと、VAPまでの気管挿管期間が14日間と長いことが、ジャーナルクラブ内でディスカッションされました。
本研究を通じて、臨床経過のよいVAPに対しては抗菌薬の投与期間を短縮できる可能性が示されましたが、従来から問題となっているブドウ糖非発酵グラム陰性桿菌に対しては 引き続き投与期間の検討が必要であると考えられました。
【牧野集中治療科部長からコメント】
詫摩先生は明るいムードメーカーでありながら、発表前はそわそわしてどこか心配性な 一面もみせるお茶目な先生で、みなから愛されています。
将来は外傷救急医を目指しているとのこと、ぜひこれからも頑張って下さい!
2024年2月

先日行われた第19回東京都福祉保健医療学会において、当院ICU所属の加藤建吾診療看護師(NP)がみごと看護分野最優秀賞を受賞しました。
その風貌やキャラクターで皆から愛され、医療の面においても既に大きな信頼を得ている加藤診療看護師ですが、今回新たに大きな勲章を手に入れることができました。
今後の活躍が楽しみな若きリーダーですが、引き続き皆様からのご支援をよろしくお願いいたします。

2023年12月

毎週火曜日に全国30施設がウェブ上で最新の医学論文を批判的吟味する「JSEPTIC多施設ジャーナルクラブ」において、当院集中治療フェローである上石医師が発表してくれました。
今回のお題は、ARDSの発症リスクがある外傷患者に対し"Sigh ventilationは臨床転帰を改善するか"でした(The SiVent Randomized Clinical Trial JAMA 2023;330(20):1982-90)。
読者の皆様は、“Sigh ventilation“をご存じでしょうか?
“sigh”で調べたところ“ため息“という和訳が出てきたので、“sigh ventilation“はさながら“ため息(人工)呼吸“といった意味になるでしょうか?
ARDSの病態生理学では、不適切に低いPEEPで生じる無気肺から生じるAtelectraumaと肺胞の過膨張から生じるVolutraumaがその機序としてよく知られていますが、肺サーファクトの減少がその発症機序へ関与していることはあまり知られていません。
肺サーファクタントは、一定の換気量で人工呼吸を続けていると不活化されて肺胞が虚脱し無気肺(Atelectrauma)からARDSへ至るとされています。
Sigh ventilation(PEEPを増やす)を定期的に行うと、II型肺胞上皮細胞が刺激されて肺サーファクタントが増加し、Atelectraumaの予防が期待されています。
これまでの複数の先行研究では、ARDSに対する短期間のSigh ventilationが酸素化と肺コンプライアンスを改善し、その安全性も確認されました。
今回の研究では、P:人工呼吸管理を要する外傷患者を対象に、I: 通常の人工呼吸管理に加えてSigh ventilationを行った患者を介入群として、C:通常の人工呼吸管理のみを実施した患者を対照群として、O: Ventilator free daysを主要アウトカムと設定されました。
本研究は、米国国防総省の資金提供の下、米国15施設の外傷センターで2016年4月~2022年9月に行われた多施設非盲検無作為化試験です。
外傷で入院した患者のうちARDSの危険因子(①外傷性脳損傷、②1カ所以上の長管骨骨折、③ショック、④肺挫傷、⑤治療開始後24時間以内に血液製剤を6単位以上投与)のいずれかを認めた患者が対象となりました。
対象患者は、人工呼吸管理開始後24時間以内に介入が行われ、介入群ではSigh ventilationとして6分間に1回、5秒間のSigh volume(プラトー圧が35cmH2Oになる換気量)が呼吸療法士の監視下で行われました。
サンプルサイズは、先行研究結果から当初916名と設定しましたが、初回中間解析から544名に下方修正され、主要アウトカムであるVentilator free daysはWilcoxonの順位和検定で解析しました。
5,753名の組み入れ患者のうち524名(介入群261名と対照群263名)が割付けられ、最終的に介入群259名と対照群261名が主要解析へ組み込まれました。
結果は、対象患者の背景に両群間の差はなく、平均年齢は44歳、75%が男性、リスク因子は60%が頭部外傷、41%が肺挫傷、36%が輸血、31%がショック、組み入れ時のP/Fは350、初回胸部CTで70%は異常所見なし、でした。
主要アウトカムであるVentilator free daysは介入群 vs 対照群で18.4 (IQR 7.0-25.2) vs 16.1 (IQR 1.1-24.4) [P=0.08]で両群間に有意差を認めませんでした。
副次アウトカムでは、介入群で28日死亡率が低い傾向 [介入群 vs 対照群: 11.6% vs 17.6%; OR: 0.61(95%CI, 0.37-1.00); P=0.05]だったものの、それ以外のICU free daysや死亡までの日数、合併症、死因、有害事象のアウトカムは両群間に有意差を認めず、サブグループ解析でも有意差を認めませんでした。
筆者らは、Discussionで主要アウトカムであるVentilator free daysに有意差が出なかった理由の一つとして統計学的解析で競合リスク法ではなく、従来のWilcoxon順位和検定を用いたことを挙げました。
また、Sigh ventilationのメリットとしてrecruit maneuverと比較し高い気道内圧の時間が少ないことで低血圧(や気胸などの肺損傷)を減らせることを指摘しました。
本研究の限界は、動脈血液ガスや画像検査の評価項目としていないこと、外傷患者に限定しておりARDS発症リスクも低い患者群であったこと、盲検化しておらず主要アウトカムの因子となる抜管タイミングは医療者に左右されること、などでした。
以上の結果から本研究の結論は、“ARDS 発症危険因子を有する人工呼吸を要する外傷患者においてSigh ventilation を追加しても VFDs は有意に増加しなかった副次アウトカムの結果からは忍容性が高く、臨床転帰を改善する可能性は示唆された”でした。
本研究の内的妥当性は、抜管を決定する医療者が非盲検化されているために情報バイアスがあること、研究資金の提供が途中で打ち切られて目標対象数へ達しなかったこと 、外的妥当性としては日本人を含むアジア人種が1%と少なく性別差も異なること、人工呼吸器が限られていること、などから内的にも外的にも妥当性に疑問が残る研究でした。
【牧野集中治療科部長からコメント】
今回発表してくれた上石先生は、見た目のとおり(?)ガッツのあるラガーマンで、ハキハキとした明るい性格と仕事へ熱心に取り組む姿から、スタッフにも愛されているフェローです。
今後も、One for all , All for oneの精神で若い力を存分に発揮し、ICUを盛り上げていってください!














墨東病院では高齢多死社会を迎えるにあたって、病床管理の効率化とデータに基づくタイムリーな人員采配を行っていくため、今年度コマンドセンターを導入しました。そこで、DXの基礎知識やデジタルツールの活用などに関する知識を身につけ、デジタルを用いたマネジメントができる人材の育成に取り組んでいます。
どのようなデータを可視化したら、業務効率化に繋げられるのかみんなで様々なアイデアが出され、活発な意見交換が行われました。